ເມື່ອໜຶ່ງຮ້ອຍປີກ່ອນ, ຊາຍອາຍຸ 24 ປີຄົນໜຶ່ງໄດ້ເຂົ້າໂຮງໝໍລັດ Massachusetts General (MGH) ມີອາການໄຂ້, ໄອ, ແລະຫາຍໃຈຍາກ.
ຄົນເຈັບມີສຸຂະພາບດີເປັນເວລາສາມມື້ກ່ອນທີ່ຈະເຂົ້າ, ຫຼັງຈາກນັ້ນເລີ່ມຮູ້ສຶກບໍ່ສະບາຍ, ມີອາການເມື່ອຍລ້າ, ເຈັບຫົວແລະເຈັບຫຼັງ. ສະພາບຂອງລາວຮ້າຍແຮງຂຶ້ນໃນສອງມື້ຕໍ່ມາ ແລະລາວໃຊ້ເວລາສ່ວນໃຫຍ່ຢູ່ໃນຕຽງ. ມື້ຫນຶ່ງກ່ອນທີ່ຈະເຂົ້າ, ລາວມີອາການໄຂ້ສູງ, ໄອແຫ້ງແລະໜາວສັ່ນ, ເຊິ່ງຄົນເຈັບໄດ້ອະທິບາຍວ່າ "ກົ້ມ" ແລະບໍ່ສາມາດລຸກອອກຈາກຕຽງໄດ້. ລາວກິນຢາແອດສະໄພລິນ 648 ມລກ ທຸກໆ 4 ຊົ່ວໂມງ ແລະ ມີອາການປວດຫົວ ແລະ ເຈັບຫຼັງເລັກນ້ອຍ. ຢ່າງໃດກໍຕາມ, ໃນມື້ເຂົ້າ, ລາວໄດ້ມາໂຮງຫມໍຫຼັງຈາກຕື່ນນອນໃນຕອນເຊົ້າມີອາການຫາຍໃຈຍາກ, ປະກອບດ້ວຍອາການປວດຫນ້າເອິກ subxiphoid, ເຊິ່ງມີອາການຮຸນແຮງຂຶ້ນໂດຍການຫາຍໃຈເລິກແລະໄອ.
ໃນເວລາເຂົ້າ, ອຸນຫະພູມທາງຮູທະວານແມ່ນ 39.5 ° C ຫາ 40.8 ° C, ອັດຕາການເຕັ້ນຂອງຫົວໃຈແມ່ນ 92 ຫາ 145 ເທື່ອ/ນາທີ, ແລະອັດຕາການຫາຍໃຈແມ່ນ 28 ຫາ 58 ເທື່ອ/ນາທີ. ຄົນເຈັບມີລັກສະນະປະສາດແລະສ້ວຍແຫຼມ. ເຖິງວ່າໄດ້ຫໍ່ຜ້າຫົ່ມຫຼາຍຜືນແລ້ວ, ແຕ່ຄວາມໜາວເຢັນໄດ້ສືບຕໍ່. ຫາຍໃຈຝືດ, ປະກອບດ້ວຍ paroxysms ຂອງອາການໄອຮຸນແຮງ, ສົ່ງຜົນໃຫ້ມີອາການປວດຮຸນແຮງຢູ່ຂ້າງລຸ່ມຂອງ sternum, ໄອເປັນສີບົວ, ໜຽວ, ມີໜອງເລັກນ້ອຍ.
pulsation apical ແມ່ນ palpable ໃນຊ່ອງ intercostal ທີຫ້າຢູ່ເບື້ອງຊ້າຍຂອງ sternum, ແລະບໍ່ມີການຂະຫຍາຍຂອງຫົວໃຈໄດ້ຖືກສັງເກດເຫັນໃນເວລາທີ່ percussion. Auscultation ເປີດເຜີຍອັດຕາການເຕັ້ນຂອງຫົວໃຈໄວ, ຈັງຫວະຫົວໃຈທີ່ສອດຄ່ອງ, ໄດ້ຍິນຢູ່ທີ່ປາຍຂອງຫົວໃຈ, ແລະສຽງຈົ່ມ systolic ເລັກນ້ອຍ. ຫຼຸດສຽງຫາຍໃຈຢູ່ເບື້ອງຂວາຂອງຫຼັງຈາກໜຶ່ງສ່ວນສາມຢູ່ລຸ່ມບ່າບ່າ, ແຕ່ບໍ່ມີສຽງດັງ ຫຼື ສຽງດັງໃນ pleural fricatives. ມີຮອຍແດງເລັກນ້ອຍ ແລະມີອາການບວມຢູ່ໃນຄໍ, ຕ່ອມທອນຊີນອອກ. ຮອຍແປ້ວຂອງການຜ່າຕັດແກ້ໄຂ hernia inguinal ຊ້າຍແມ່ນສັງເກດເຫັນຢູ່ໃນທ້ອງ, ແລະບໍ່ມີອາການບວມຫຼືອ່ອນໂຍນຢູ່ໃນທ້ອງ. ຜິວຫນັງແຫ້ງ, ອຸນຫະພູມຜິວຫນັງສູງ. ຈໍານວນເມັດເລືອດຂາວແມ່ນຢູ່ລະຫວ່າງ 3700 ຫາ 14500/ul, ແລະ neutrophils ກວມເອົາ 79%. ບໍ່ມີການຂະຫຍາຍຕົວຂອງເຊື້ອແບັກທີເຣັຍໃນວັດທະນະທໍາເລືອດ.
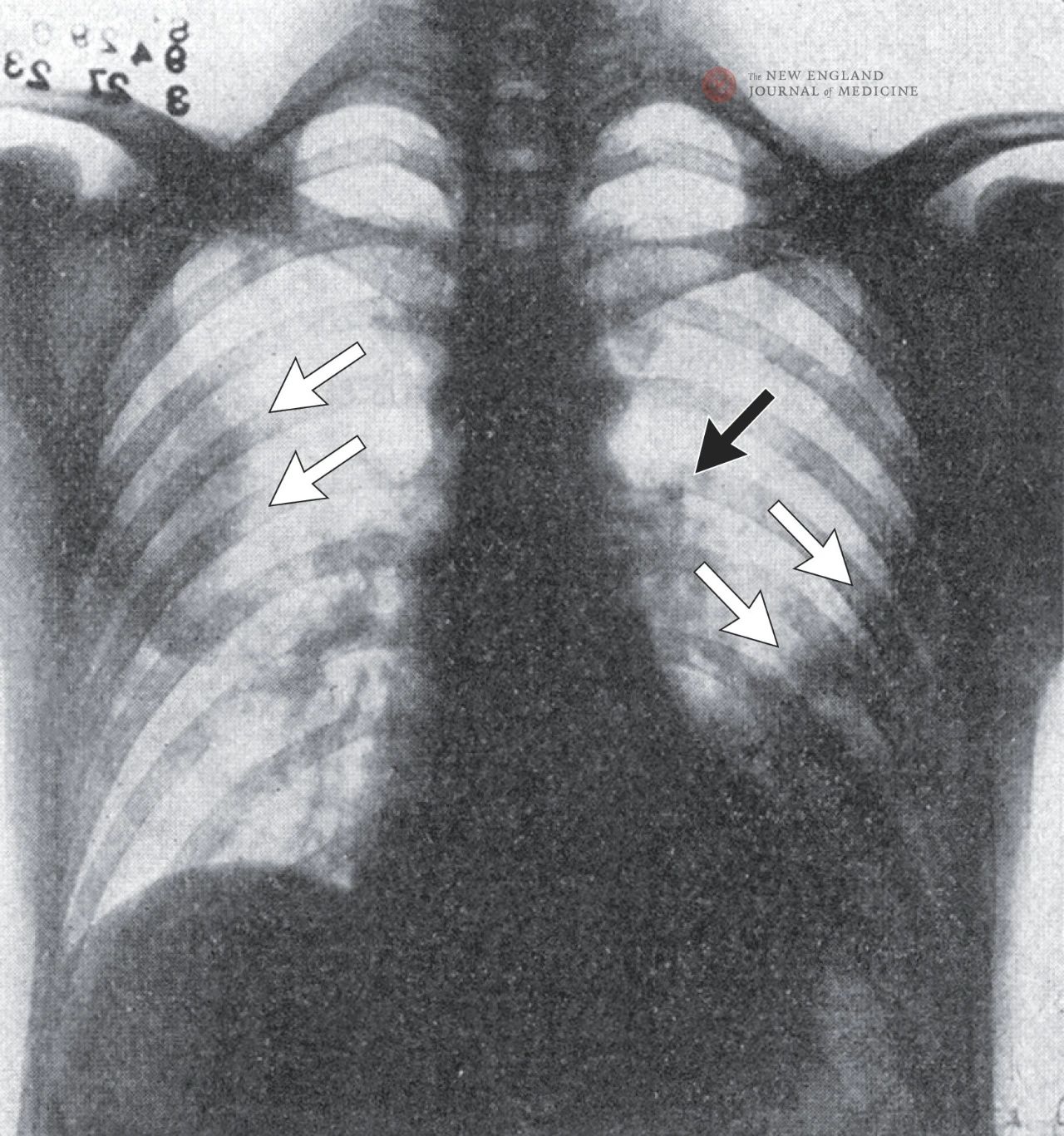
ກ້ອງສ່ອງທາງໜ້າເອິກສະແດງໃຫ້ເຫັນເງົາເປັນບາງໆຢູ່ທັງສອງດ້ານຂອງປອດ, ໂດຍສະເພາະຢູ່ແສກຂ້າງເບື້ອງຂວາ ແລະ ແສກຂ້າງລຸ່ມ, ບົ່ງບອກວ່າເປັນພະຍາດປອດບວມ. ການຂະຫຍາຍຂອງ hilum ຊ້າຍຂອງປອດຊີ້ໃຫ້ເຫັນເຖິງການຂະຫຍາຍຕ່ອມ lymph node ທີ່ເປັນໄປໄດ້, ຍົກເວັ້ນການໄຫຼອອກຂອງ pleural ຊ້າຍ.
ໃນມື້ທີສອງຂອງການເຂົ້າໂຮງຫມໍ, ຄົນເຈັບມີອາການ dyspnea ແລະເຈັບຫນ້າເອິກຢ່າງຕໍ່ເນື່ອງ, ແລະ sputum ໄດ້ມີມົນລະພິດແລະເລືອດອອກ. ການກວດຮ່າງກາຍໄດ້ສະແດງໃຫ້ເຫັນວ່າມີການຈົ່ມ systolic ຢູ່ໃນປາຍຂອງປອດ, ແລະ percussion ຢູ່ດ້ານລຸ່ມຂອງປອດຂວາແມ່ນຈືດໆ. papules ຂະຫນາດນ້ອຍ, congested ປາກົດຢູ່ໃນຝາມືຊ້າຍແລະນິ້ວຊີ້ຂວາ. ທ່ານ ໝໍ ອະທິບາຍສະພາບຂອງຄົນເຈັບເປັນ "ໂສກເສົ້າ". ໃນມື້ທີສາມ, ຂີ້ກະເທີ່ purulent ໄດ້ກາຍເປັນປາກົດຂື້ນ. ຄວາມຈືດໆຂອງຫຼັງເບື້ອງຊ້າຍໄດ້ຖືກປັບປຸງໃນຂະນະທີ່ການສັ່ນສະເທືອນ tactile ຮ້າຍແຮງຂຶ້ນ. ສຽງຫາຍໃຈ bronchial ແລະ rales ສອງສາມສາມາດໄດ້ຍິນຢູ່ດ້ານຊ້າຍກັບຄືນໄປບ່ອນຫນຶ່ງສ່ວນສາມຂອງວິທີການລົງຈາກແຜ່ນໃບບ່າ. ການຕີຢູ່ດ້ານຂວາມືແມ່ນຈືດໆ, ສຽງຫາຍໃຈຢູ່ໄກ, ແລະສຽງດັງເປັນບາງຄັ້ງຄາວ.
ໃນມື້ທີສີ່, ສະພາບການຂອງຄົນເຈັບໄດ້ຊຸດໂຊມລົງຕື່ມອີກແລະລາວໄດ້ເສຍຊີວິດໃນຄືນນັ້ນ.
ການວິນິດໄສ
ຜູ້ຊາຍອາຍຸ 24 ປີໄດ້ເຂົ້າໂຮງໝໍໃນເດືອນມີນາ ປີ 1923 ດ້ວຍອາການໄຂ້ສ້ວຍແຫຼມ, ໜາວສັ່ນ, ເຈັບກ້າມເນື້ອ, ຫາຍໃຈບໍ່ສະດວກ, ແລະເຈັບເອິກ. ອາການແລະອາການຂອງລາວແມ່ນສອດຄ່ອງກັບການຕິດເຊື້ອໄວຣັດທາງເດີນຫາຍໃຈ, ເຊັ່ນ: ໄຂ້ຫວັດໃຫຍ່, ດ້ວຍການຕິດເຊື້ອແບັກທີເລຍຂັ້ນສອງທີ່ເປັນໄປໄດ້. ເນື່ອງຈາກອາການເຫຼົ່ານີ້ແມ່ນຄ້າຍຄືກັນກັບກໍລະນີໃນລະຫວ່າງການແຜ່ລະບາດຂອງໄຂ້ຫວັດໃຫຍ່ 1918, ໄຂ້ຫວັດໃຫຍ່ແມ່ນອາດຈະເປັນການບົ່ງມະຕິທີ່ສົມເຫດສົມຜົນທີ່ສຸດ.
ເຖິງແມ່ນວ່າການສະແດງອອກທາງຄລີນິກແລະອາການແຊກຊ້ອນຂອງໄຂ້ຫວັດໃຫຍ່ທີ່ທັນສະໄຫມຢ່າງໃກ້ຊິດຄ້າຍຄືກັບການລະບາດຂອງພະຍາດໄຂ້ຫວັດໃຫຍ່ປີ 1918, ຊຸມຊົນວິທະຍາສາດໄດ້ມີຄວາມກ້າວຫນ້າທີ່ສໍາຄັນໃນສອງສາມທົດສະວັດທີ່ຜ່ານມາ, ລວມທັງການກໍານົດແລະການໂດດດ່ຽວຂອງເຊື້ອໄວຣັສໄຂ້ຫວັດໃຫຍ່, ການພັດທະນາເຕັກນິກການວິນິດໄສຢ່າງໄວວາ, ການປະຕິບັດລະບົບການປິ່ນປົວ, ການເຝົ້າລະວັງແລະການຕ້ານເຊື້ອໄວຣັດ. ໂຄງການ. ການເບິ່ງຄືນການລະບາດຂອງໄຂ້ຫວັດໃຫຍ່ 1918 ບໍ່ພຽງແຕ່ສະທ້ອນເຖິງບົດຮຽນຂອງປະຫວັດສາດເທົ່ານັ້ນ, ແຕ່ຍັງເປັນການກຽມພ້ອມທີ່ດີກວ່າພວກເຮົາສໍາລັບໂລກລະບາດໃນອະນາຄົດ.
ການລະບາດຂອງໄຂ້ຫວັດໃຫຍ່ 1918 ໄດ້ເລີ່ມຕົ້ນໃນສະຫະລັດ. ກໍລະນີທີ່ໄດ້ຮັບການຢືນຢັນຄັ້ງທໍາອິດແມ່ນເກີດຂຶ້ນໃນວັນທີ 4 ມີນາ 1918, ໃນພໍ່ຄົວກອງທັບຢູ່ Fort Riley, Kansas. ຫຼັງຈາກນັ້ນ, ທ່ານໝໍ Lorrin Miner, ທ່ານໝໍໃນເມືອງ Haskell, ລັດ Kansas, ໄດ້ບັນທຶກ 18 ກໍລະນີຂອງໄຂ້ຫວັດໃຫຍ່, ລວມທັງສາມຄົນເສຍຊີວິດ. ລາວໄດ້ລາຍງານການຄົ້ນພົບນີ້ຕໍ່ກະຊວງສາທາລະນະສຸກຂອງສະຫະລັດ, ແຕ່ມັນບໍ່ໄດ້ຖືກປະຕິບັດຢ່າງຈິງຈັງ.
ນັກປະຫວັດສາດເຊື່ອວ່າຄວາມລົ້ມເຫຼວຂອງເຈົ້າຫນ້າທີ່ສາທາລະນະສຸກໃນເວລາຕອບສະຫນອງຕໍ່ການລະບາດແມ່ນກ່ຽວຂ້ອງຢ່າງໃກ້ຊິດກັບສະພາບການພິເສດຂອງສົງຄາມໂລກຄັ້ງທໍາອິດ. ເພື່ອຫຼີກເວັ້ນການສົ່ງຜົນກະທົບຕໍ່ໄລຍະສົງຄາມ, ລັດຖະບານໄດ້ງຽບສະຫງົບກ່ຽວກັບຄວາມຮຸນແຮງຂອງການລະບາດ. John Barry, ຜູ້ຂຽນຂອງ The Great Flu, ໄດ້ວິພາກວິຈານປະກົດການດັ່ງກ່າວໃນການສໍາພາດປີ 2020: "ລັດຖະບານໄດ້ຕົວະ, ພວກເຂົາເອີ້ນມັນວ່າເປັນໄຂ້ຫວັດໃຫຍ່, ແລະພວກເຂົາບໍ່ໄດ້ບອກຄວາມຈິງແກ່ສາທາລະນະຊົນ." ໃນທາງກົງກັນຂ້າມ, ປະເທດສະເປນ, ປະເທດທີ່ເປັນກາງໃນເວລານັ້ນ, ເປັນປະເທດທໍາອິດທີ່ລາຍງານໄຂ້ຫວັດໃຫຍ່ໃນສື່ມວນຊົນ, ນໍາໄປສູ່ການຕິດເຊື້ອໄວຣັດໃຫມ່ທີ່ມີຊື່ວ່າ "ໄຂ້ຫວັດສະເປນ", ເຖິງແມ່ນວ່າກໍລະນີທໍາອິດຖືກບັນທຶກໄວ້ໃນສະຫະລັດ.
ໃນລະຫວ່າງເດືອນກັນຍາຫາເດືອນທັນວາ 1918, ປະມານ 300,000 ຄົນເສຍຊີວິດຍ້ອນໄຂ້ຫວັດໃຫຍ່ໃນສະຫະລັດ, 10 ເທົ່າຂອງຈໍານວນຜູ້ເສຍຊີວິດຈາກສາເຫດທັງຫມົດໃນສະຫະລັດໃນລະຫວ່າງໄລຍະເວລາດຽວກັນໃນປີ 1915. ໄຂ້ຫວັດໃຫຍ່ແຜ່ລາມຢ່າງໄວວາໂດຍຜ່ານການປະຕິບັດການທະຫານແລະການເຄື່ອນໄຫວຂອງບຸກຄະລາກອນ. ທະຫານບໍ່ພຽງແຕ່ເຄື່ອນຍ້າຍລະຫວ່າງສູນກາງການຂົນສົ່ງໃນພາກຕາເວັນອອກ, ແຕ່ຍັງເອົາເຊື້ອໄວຣັສໄປສູ່ສະຫນາມຮົບຂອງເອີຣົບ, ແຜ່ລະບາດໄຂ້ຫວັດໃຫຍ່ທົ່ວໂລກ. ຄາດວ່າມີຜູ້ຕິດເຊື້ອຫຼາຍກວ່າ 500 ລ້ານຄົນ ແລະ ປະມານ 100 ລ້ານຄົນເສຍຊີວິດ.
ການປິ່ນປົວທາງການແພດແມ່ນຈໍາກັດທີ່ສຸດ. ການປິ່ນປົວແມ່ນການປິ່ນປົວແບບ palliative ຕົ້ນຕໍ, ລວມທັງການໃຊ້ຢາ aspirin ແລະ opiates. ການປິ່ນປົວຢ່າງດຽວທີ່ມີແນວໂນ້ມທີ່ຈະມີປະສິດທິພາບແມ່ນການປິ່ນປົວດ້ວຍ plasma convalescent - ເປັນທີ່ຮູ້ຈັກໃນມື້ນີ້ວ່າການປິ່ນປົວດ້ວຍ plasma convalescent. ແນວໃດກໍ່ຕາມ, ວັກຊີນໄຂ້ຫວັດໃຫຍ່ມາຮອດມາຊ້າຍ້ອນວ່ານັກວິທະຍາສາດຍັງບໍ່ທັນໄດ້ລະບຸສາເຫດຂອງໄຂ້ຫວັດໃຫຍ່. ນອກຈາກນັ້ນ, ຫຼາຍກວ່າຫນຶ່ງສ່ວນສາມຂອງທ່ານຫມໍແລະພະຍາບານອາເມລິກາໄດ້ຖືກໂຍກຍ້າຍອອກຍ້ອນການມີສ່ວນຮ່ວມໃນສົງຄາມ, ເຮັດໃຫ້ຊັບພະຍາກອນທາງການແພດຍັງຂາດແຄນຫຼາຍ. ເຖິງວ່າມີວັກຊີນສຳລັບພະຍາດອະຫິວາ, ໄຂ້ທໍລະພິດ, ພະຍາດລະບາດ, ແລະພະຍາດໄຂ້ຫວັດໃຫຍ່, ແຕ່ການພັດທະນາວັກຊີນໄຂ້ຫວັດໃຫຍ່ຍັງຂາດ.
ໂດຍຜ່ານບົດຮຽນທີ່ເຈັບປວດຂອງການລະບາດຂອງພະຍາດໄຂ້ຫວັດໃຫຍ່ 1918, ພວກເຮົາໄດ້ຮຽນຮູ້ຄວາມສໍາຄັນຂອງການເປີດເຜີຍຂໍ້ມູນທີ່ມີຄວາມໂປ່ງໃສ, ຄວາມກ້າວຫນ້າຂອງການຄົ້ນຄວ້າວິທະຍາສາດ, ແລະການຮ່ວມມືດ້ານສຸຂະພາບທົ່ວໂລກ. ປະສົບການເຫຼົ່ານີ້ສະຫນອງຄວາມເຂົ້າໃຈທີ່ມີຄຸນຄ່າສໍາລັບການແກ້ໄຂບັນຫາໄພຂົ່ມຂູ່ຕໍ່ສຸຂະພາບທົ່ວໂລກທີ່ຄ້າຍຄືກັນໃນອະນາຄົດ.
ໄວຣັສ
ສໍາລັບເວລາຫຼາຍປີ, ສາເຫດຂອງ "ໄຂ້ຫວັດສະເປນ" ໄດ້ຖືກຄິດວ່າເປັນເຊື້ອແບັກທີເຣັຍ Pfeiffer (ປະຈຸບັນເອີ້ນວ່າ Haemophilus influenzae), ເຊິ່ງໄດ້ຖືກພົບເຫັນຢູ່ໃນຂີ້ກະເທີ່ຂອງຄົນເຈັບຈໍານວນຫຼາຍ, ແຕ່ບໍ່ແມ່ນທັງຫມົດ. ຢ່າງໃດກໍ່ຕາມ, ເຊື້ອແບັກທີເຣັຍນີ້ຖືວ່າເປັນການຍາກທີ່ຈະວັດທະນະທໍາເນື່ອງຈາກເງື່ອນໄຂວັດທະນະທໍາສູງ, ແລະເນື່ອງຈາກວ່າມັນບໍ່ໄດ້ຖືກພົບເຫັນຢູ່ໃນທຸກກໍລະນີ, ຊຸມຊົນວິທະຍາສາດສະເຫມີຕັ້ງຄໍາຖາມກ່ຽວກັບບົດບາດຂອງມັນເປັນເຊື້ອພະຍາດ. ການສຶກສາຕໍ່ມາໄດ້ສະແດງໃຫ້ເຫັນວ່າ Haemophilus influenzae ຕົວຈິງແລ້ວແມ່ນເຊື້ອພະຍາດຂອງການຕິດເຊື້ອແບັກທີເລຍສອງເທົ່າທີ່ພົບເລື້ອຍໃນໄຂ້ຫວັດໃຫຍ່, ແທນທີ່ຈະເປັນເຊື້ອໄວຣັສທີ່ເຮັດໃຫ້ເກີດໄຂ້ຫວັດໃຫຍ່ໂດຍກົງ.
ໃນປີ 1933, Wilson Smith ແລະທີມງານຂອງລາວໄດ້ສ້າງຄວາມແຕກແຍກ. ພວກເຂົາເຈົ້າໄດ້ເອົາຕົວຢ່າງຈາກ pharyngeal flusher ຈາກຄົນເຈັບເປັນໄຂ້ຫວັດໃຫຍ່, ແລ່ນໃຫ້ເຂົາເຈົ້າຜ່ານການກັ່ນຕອງເຊື້ອແບັກທີເຣັຍເພື່ອກໍາຈັດເຊື້ອແບັກທີເຣັຍ, ແລະຈາກນັ້ນໄດ້ທົດລອງກັບ filtrate sterile ສຸດ ferrets. ຫຼັງຈາກໄລຍະເວລາ incubation ຂອງສອງມື້, ferrets ເປີດເຜີຍໄດ້ເລີ່ມຕົ້ນທີ່ຈະສະແດງອາການທີ່ຄ້າຍຄືກັນກັບໄຂ້ຫວັດໃຫຍ່ຂອງມະນຸດ. ການສຶກສາດັ່ງກ່າວເປັນຄັ້ງທໍາອິດທີ່ຢືນຢັນວ່າເປັນໄຂ້ຫວັດໃຫຍ່ແມ່ນເກີດມາຈາກໄວຣັສຫຼາຍກວ່າເຊື້ອແບັກທີເຣັຍ. ໃນການລາຍງານການຄົ້ນພົບເຫຼົ່ານີ້, ນັກຄົ້ນຄວ້າຍັງໄດ້ສັງເກດເຫັນວ່າການຕິດເຊື້ອໄວຣັດທີ່ຜ່ານມາສາມາດປ້ອງກັນການຕິດເຊື້ອໃຫມ່ຂອງເຊື້ອໄວຣັສດຽວກັນໄດ້ຢ່າງມີປະສິດທິພາບ, ເຊິ່ງເປັນພື້ນຖານທາງທິດສະດີສໍາລັບການພັດທະນາວັກຊີນ.
ສອງສາມປີຕໍ່ມາ, ເພື່ອນຮ່ວມງານຂອງ Smith Charles Stuart-Harris, ໃນຂະນະທີ່ສັງເກດເຫັນ ferret ທີ່ຕິດເຊື້ອໄຂ້ຫວັດໃຫຍ່, ໄດ້ຕິດເຊື້ອໄວຣັດໂດຍບັງເອີນຈາກການສໍາຜັດໃກ້ຊິດກັບການຈາມຂອງ ferret. ເຊື້ອໄວຣັສທີ່ໂດດດ່ຽວຈາກ Harris ຫຼັງຈາກນັ້ນໄດ້ປະສົບຜົນສໍາເລັດໃນການຕິດເຊື້ອ ferret ທີ່ບໍ່ມີການຕິດເຊື້ອ, ຢືນຢັນອີກເທື່ອຫນຶ່ງຄວາມສາມາດຂອງເຊື້ອໄວຣັສໄຂ້ຫວັດໃຫຍ່ທີ່ຈະແຜ່ລະຫວ່າງຄົນແລະສັດ. ໃນບົດລາຍງານທີ່ກ່ຽວຂ້ອງ, ຜູ້ຂຽນໄດ້ສັງເກດເຫັນວ່າ "ມັນເປັນໄປໄດ້ວ່າການຕິດເຊື້ອໃນຫ້ອງທົດລອງອາດຈະເປັນຈຸດເລີ່ມຕົ້ນຂອງການລະບາດ."
ວັກຊີນ
ເມື່ອເຊື້ອໄວຣັສໄຂ້ຫວັດໃຫຍ່ໄດ້ຖືກໂດດດ່ຽວແລະກໍານົດ, ຊຸມຊົນວິທະຍາສາດໄດ້ເລີ່ມພັດທະນາວັກຊີນຢ່າງໄວວາ. ໃນປີ 1936, Frank Macfarlane Burnet ສະແດງໃຫ້ເຫັນຄັ້ງທໍາອິດວ່າເຊື້ອໄວຣັສໄຂ້ຫວັດໃຫຍ່ສາມາດຂະຫຍາຍຕົວຢ່າງມີປະສິດທິພາບໃນໄຂ່ທີ່ອຸດົມສົມບູນ, ການຄົ້ນພົບທີ່ສະຫນອງເຕັກໂນໂລຢີທີ່ກ້າວຫນ້າສໍາລັບການຜະລິດວັກຊີນທີ່ຍັງຖືກນໍາໃຊ້ຢ່າງກວ້າງຂວາງໃນທຸກມື້ນີ້. ໃນປີ 1940, Thomas Francis ແລະ Jonas Salk ປະສົບຜົນສໍາເລັດໃນການພັດທະນາວັກຊີນໄຂ້ຫວັດທໍາອິດ.
ຄວາມຕ້ອງການສັກຢາວັກຊີນແມ່ນຄວາມກົດດັນໂດຍສະເພາະສໍາລັບກອງທັບສະຫະລັດ, ເນື່ອງຈາກຜົນກະທົບທີ່ຮ້າຍກາດຂອງໄຂ້ຫວັດໃຫຍ່ຕໍ່ທະຫານສະຫະລັດໃນລະຫວ່າງສົງຄາມໂລກຄັ້ງທີ 1. ໃນຕົ້ນຊຸມປີ 1940, ທະຫານກອງທັບສະຫະລັດແມ່ນຜູ້ທໍາອິດທີ່ໄດ້ຮັບວັກຊີນໄຂ້ຫວັດໃຫຍ່. ໃນປີ 1942, ການສຶກສາໄດ້ຢືນຢັນວ່າຢາວັກຊີນມີປະສິດທິພາບໃນການໃຫ້ການປົກປ້ອງ, ແລະຜູ້ທີ່ສັກຢາວັກຊີນແມ່ນມີໂອກາດຫນ້ອຍທີ່ຈະເປັນໄຂ້ຫວັດໃຫຍ່. ໃນປີ 1946, ວັກຊີນໄຂ້ຫວັດໃຫຍ່ຄັ້ງທໍາອິດໄດ້ຮັບການອະນຸມັດສໍາລັບການນໍາໃຊ້ພົນລະເຮືອນ, ເປີດພາກໃຫມ່ໃນການປ້ອງກັນແລະຄວບຄຸມໄຂ້ຫວັດໃຫຍ່.
ປະກົດວ່າການໄດ້ຮັບວັກຊີນໄຂ້ຫວັດໃຫຍ່ມີຜົນກະທົບທີ່ສໍາຄັນ: ຜູ້ທີ່ບໍ່ໄດ້ສັກຢາແມ່ນ 10 ຫາ 25 ເທົ່າທີ່ຈະເປັນໄຂ້ຫວັດໃຫຍ່ກວ່າຜູ້ທີ່ເຮັດ.
ການເຝົ້າລະວັງ
ການເຝົ້າລະວັງພະຍາດໄຂ້ຫວັດໃຫຍ່ ແລະ ເຊື້ອໄວຣັດສະເພາະຂອງມັນ ແມ່ນມີຄວາມຈຳເປັນເພື່ອແນະນຳການຕອບສະໜອງດ້ານສາທາລະນະສຸກ ແລະ ສ້າງຕາຕະລາງການໃຫ້ວັກຊີນ. ເນື່ອງຈາກລັກສະນະໂລກຂອງໄຂ້ຫວັດໃຫຍ່, ລະບົບການເຝົ້າລະວັງລະດັບຊາດແລະສາກົນແມ່ນມີຄວາມຈໍາເປັນໂດຍສະເພາະ.
ສູນຄວບຄຸມ ແລະ ປ້ອງກັນພະຍາດ (CDC) ໄດ້ຖືກສ້າງຕັ້ງຂຶ້ນໃນປີ 1946 ແລະໃນເບື້ອງຕົ້ນໄດ້ສຸມໃສ່ການຄົ້ນຄວ້າກ່ຽວກັບການລະບາດຂອງພະຍາດເຊັ່ນ: ໄຂ້ຍຸງ, ໄຂ້ຍຸງລາຍ ແລະພະຍາດໄຂ້ເລືອດອອກ. ພາຍໃນຫ້າປີຂອງການສ້າງຂອງຕົນ, CDC ໄດ້ສ້າງບໍລິການຂ່າວລັບການລະບາດເພື່ອສະຫນອງການຝຶກອົບຮົມພິເສດເພື່ອສືບສວນການລະບາດຂອງພະຍາດ. ໃນປີ 1954, CDC ໄດ້ສ້າງຕັ້ງລະບົບການເຝົ້າລະວັງພະຍາດໄຂ້ຫວັດໃຫຍ່ຄັ້ງທໍາອິດຂອງຕົນແລະໄດ້ເລີ່ມຕົ້ນການອອກບົດລາຍງານປົກກະຕິກ່ຽວກັບກິດຈະກໍາຂອງໄຂ້ຫວັດໃຫຍ່, ວາງພື້ນຖານໃນການປ້ອງກັນແລະຄວບຄຸມໄຂ້ຫວັດໃຫຍ່.
ໃນລະດັບສາກົນ, ອົງການອະນາໄມໂລກ (WHO) ໄດ້ສ້າງຕັ້ງລະບົບເຝົ້າລະວັງພະຍາດໄຂ້ຫວັດໃຫຍ່ທົ່ວໂລກໃນປີ 1952, ເຮັດວຽກຢ່າງໃກ້ຊິດກັບ Global Sharing of Influenza Data Initiative (GISAID) ເພື່ອສ້າງລະບົບເຝົ້າລະວັງໄຂ້ຫວັດໃຫຍ່ທົ່ວໂລກ. ໃນປີ 1956, WHO ໄດ້ກໍານົດ CDC ເປັນສູນກາງຮ່ວມມືຂອງຕົນໃນຂົງເຂດການເຝົ້າລະວັງໄຂ້ຫວັດໃຫຍ່, ການລະບາດແລະການຄວບຄຸມ, ສະຫນອງການສະຫນັບສະຫນູນດ້ານວິຊາການແລະຄໍາແນະນໍາທາງວິທະຍາສາດສໍາລັບການປ້ອງກັນແລະຄວບຄຸມໄຂ້ຫວັດໃຫຍ່ທົ່ວໂລກ. ການສ້າງຕັ້ງ ແລະ ສືບຕໍ່ດຳເນີນງານຂອງລະບົບເຝົ້າລະວັງເຫຼົ່ານີ້ ເປັນການປົກປ້ອງທີ່ສຳຄັນສຳລັບການຕອບໂຕ້ຂອງໂລກຕໍ່ການລະບາດຂອງໄຂ້ຫວັດໃຫຍ່ ແລະ ພະຍາດລະບາດ.
ໃນປັດຈຸບັນ, CDC ໄດ້ສ້າງຕັ້ງເຄືອຂ່າຍການເຝົ້າລະວັງພະຍາດໄຂ້ຫວັດໃຫຍ່ພາຍໃນປະເທດຢ່າງກວ້າງຂວາງ. ສີ່ອົງປະກອບຫຼັກຂອງການເຝົ້າລະວັງພະຍາດໄຂ້ຫວັດໃຫຍ່ປະກອບມີການທົດສອບຫ້ອງທົດລອງ, ການເຝົ້າລະວັງກໍລະນີຄົນເຈັບນອກ, ການເຝົ້າລະວັງກໍລະນີຄົນເຈັບ, ແລະການເຝົ້າລະວັງການເສຍຊີວິດ. ລະບົບການເຝົ້າລະວັງແບບປະສົມປະສານນີ້ສະຫນອງການສະຫນັບສະຫນູນທີ່ສໍາຄັນເພື່ອນໍາພາການຕັດສິນໃຈດ້ານສຸຂະພາບສາທາລະນະແລະການຕອບສະຫນອງຕໍ່ການລະບາດຂອງໄຂ້ຫວັດໃຫຍ່..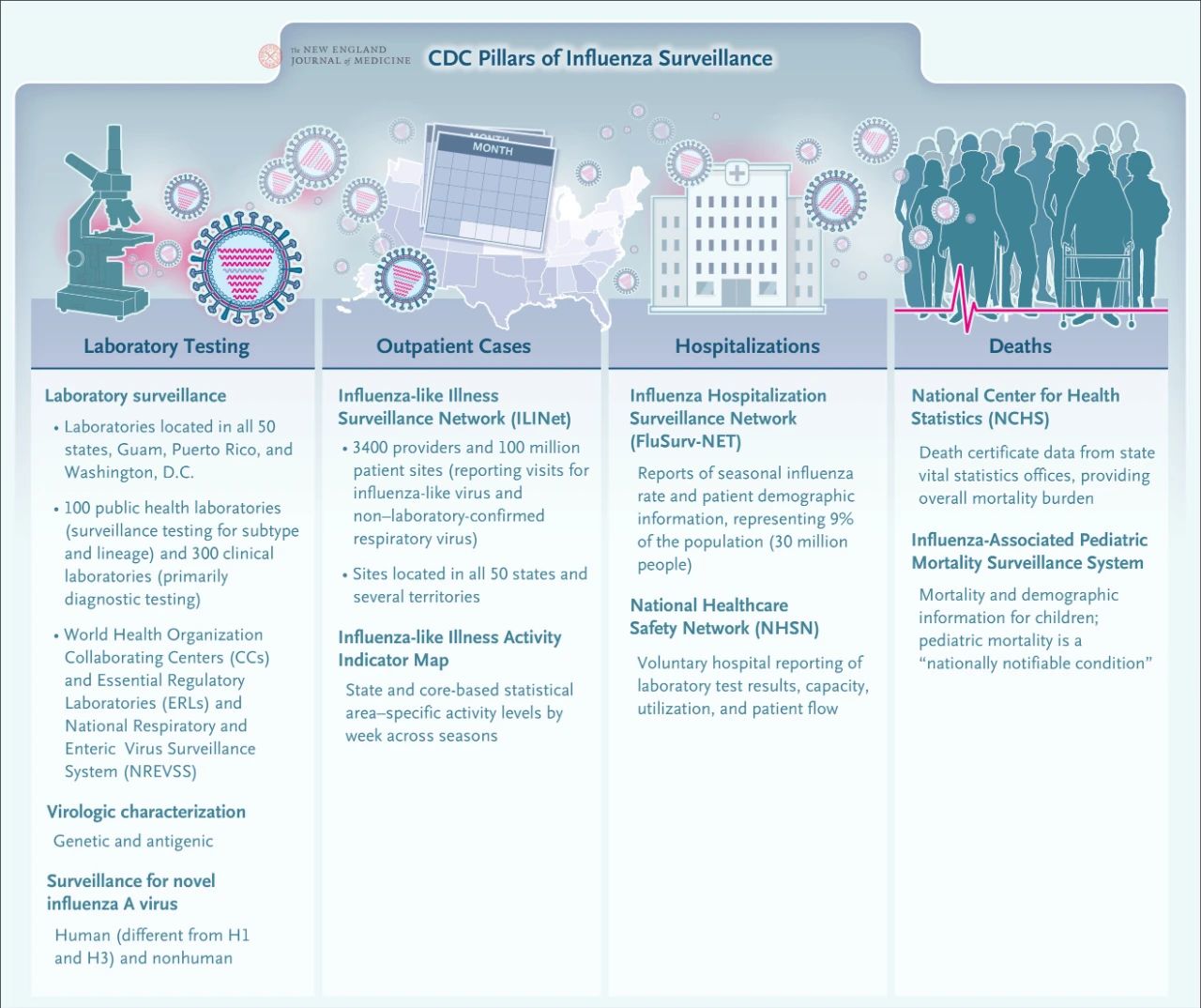
ລະບົບເຝົ້າລະວັງພະຍາດໄຂ້ຫວັດໃຫຍ່ທົ່ວໂລກກວມເອົາ 114 ປະເທດ ແລະ ມີສູນປິ່ນປົວພະຍາດໄຂ້ຫວັດໃຫຍ່ແຫ່ງຊາດ 144 ແຫ່ງ, ເຊິ່ງມີໜ້າທີ່ໃນການເຝົ້າລະວັງພະຍາດໄຂ້ຫວັດໃຫຍ່ຢ່າງຕໍ່ເນື່ອງຕະຫຼອດປີ. CDC, ໃນຖານະເປັນສະມາຊິກ, ເຮັດວຽກຮ່ວມກັບຫ້ອງທົດລອງໃນປະເທດອື່ນໆເພື່ອສົ່ງຕົວແຍກເຊື້ອໄວຣັສໄຂ້ຫວັດໃຫຍ່ໄປໃຫ້ WHO ສໍາລັບການບົ່ງມະຕິກ່ຽວກັບພູມຕ້ານທານແລະພັນທຸກໍາ, ຄ້າຍຄືກັບຂະບວນການທີ່ຫ້ອງທົດລອງສະຫະລັດສົ່ງຕົວໂດດດ່ຽວໄປຫາ CDC. ການຮ່ວມມືລະຫວ່າງອາເມລິກາແລະຈີນໃນຮອບ 40 ປີທີ່ຜ່ານມາໄດ້ກາຍເປັນພາກສ່ວນສຳຄັນຂອງຄວາມໝັ້ນຄົງດ້ານສຸຂະພາບແລະການທູດຂອງໂລກ.
ເວລາປະກາດ: 21-12-2024